Ostéotomie Tibiale de Valgisation (OTV) | Clinique Saint-Faron
Traitement de l’arthrose du genou (varum) par réaxation du membre inférieur / Ostéotomie tibiale de valgisation
Introduction
L’os de la cuisse (le fémur) s’articule avec l’os principal de la jambe (le tibia) au niveau du genou. Les surfaces osseuses en contact en mouvement lors de la marche, sont recouvertes d’un revêtement élastique, souple (le cartilage) chargé de faciliter leur glissement.
Lorsque cette structure s’use puis disparaît (on parle alors d’arthrose), l’os se retrouve à découvert dans l’articulation et lors de la marche, l’os du fémur rentre en contact avec l’os du tibia. Cela entraîne des frottements « os sur os » lors des mouvements du genou, ce qui provoque de l’inflammation avec douleur, gonflement du genou puis enraidissement.
L'usure commence là où l’articulation travaille le plus. Selon la forme de la jambe, l’un ou l’autre des compartiments du genou supporte plus le poids du corps que les autres et va donc s’user prématurément.
La plupart des gens souffrant d’arthrose du genou ont un tibia arqué (genu varum en langage médical). C’est pourquoi souvent l’arthrose débute dans la zone en dedans du genou (compartiment interne ou médial)
L’usure du cartilage du genou provoque une gène puis une douleur qui s’accompagne d’une boiterie et empêche de mener des activités prolongées en position debout. La situation peut s’aggraver au point d’ empêcher la marche, ou d’entraîner des problèmes au niveau d’autres articulations qui ne peuvent plus travailler correctement (l'autre genou, la hanche, la colonne vertébrale, la cheville, etc.).
arthrose du genou, compartiment médial, sur déformation en genu varum
Traitement
Les médicaments permettent de lutter contre la douleur et contre l’irritation (inflammation). Certains médicaments récents (les protecteurs du cartilage ou chondroprotecteurs) semblent protéger le cartilage et ralentir l'évolution de l'arthrose. Ils sont utiles quand l’arthrose débute mais après ils sont moins efficaces.
La réalisation d'une infiltration d’anti-inflammatoires est parfois utile. Il s’agit de faire passer, grâce à une seringue, un produit pour supprimer la douleur dans l'articulation ou autour de l'articulation.
La rééducation préserve une certaine souplesse de l'articulation et participe à la diminution de l'irritation (inflammation) et de la douleur. Elle est également utile pour entretenir les muscles.
Les traitements médicaux et la rééducation peuvent soulager pendant un certain temps, mais n’empêchent généralement pas l'évolution de l'arthrose et l'aggravation des douleurs et de la raideur.
A partir d’un certain stade de douleur et de raideur, les difficultés de mouvement deviennent telles qu’il est utile d’envisager une opération. Chaque patient étant différent, ce stade varie selon les cas. Tout dépend des dégâts causés par l’arthrose, de l’âge, du mode de vie etc…
Principe du traitement chirurgical
Quand il reste encore des zones en bon état dans l’articulation, un traitement dit « conservateur » est possible. Tout en gardant le cartilage usé, il s’agit de modifier l’orientation de l’articulation en reconstruisant l’os du tibia selon un angle adapté (ostéotomie). L’objectif est de diminuer la pression sur les endroits abîmés et douloureux en la reportant sur le compartiment opposé, sain.
L’intervention consiste en une modification de l’orientation des os de la jambe pour soulager les zones abîmées de l’articulation. En langage médical on parle d’ostéotomie du genou (ce qui signifie « couper l’os »)
Globalement, il s’agit de couper l’os du tibia selon un angle adapté pour changer l’orientation des surfaces de l’articulation. Ainsi on diminue la charge supportée par les zones usées en faisant travailler plus les parties dont le cartilage est encore intact. La zone de coupe est calculée avant l’opération de façon très précise en fonction des résultats des examens (radiographies…).
Au cours de l’intervention soit vous dormez complètement (anesthésie générale), soit on n’endort que le bas du corps en faisant une piqûre du dos (anesthésie rachidienne), soit on n’insensibilise que le genou (anesthésie loco-régionale du membre inférieur).
L’ouverture de la peau se fait sur le côté en dedans du genou (environ 10 cm)
l’os du tibia est sectionné puis réorienté jusqu’à obtenir la position estimée la meilleure d’après les calculs réalisés avant l’opération. Ainsi les surfaces de glissement de l’articulation sont modifiées.
Puis l'os coupé est fixé dans la nouvelle position, avec un procédé adapté à la technique choisie (plaques, vis, et coin de substitut osseux)
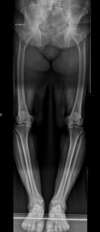
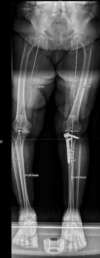
Arthrose médiale des 2 genoux avec grande déformation en varus
même patiente après chirurgie côté gauche : ostéotomie, et plaque + greffe en place
La fermeture de la peau se fait sur un drain d’aspiration du sang produit par l’os sectionné
La durée de cette opération peut varier sans que son déroulement pose un problème particulier, car elle dépend de nombreux facteurs (la méthode utilisée, le nombre de gestes associés…). Habituellement, elle dure entre 45 minutes et 1 heure 30. Il faut compter en plus le temps de la préparation, du réveil…
La douleur post opératoire est rarement très importante et elle est contrôlée par des moyens adaptés.
Il est possible que vous ayez mal les premières fois que vous vous levez et que vous recommencez à marcher. Cette douleur est liée aux muscles et à l'ouverture de l'articulation.
Les premières heures post opératoires, vous restez au lit. Ensuite vous pouvez marcher à nouveau en vous aidant de cannes-béquilles accompagné d’un kinésithérapeute.
Si vous parvenez à marcher en toute sécurité à l’aide d’une ou deux cannes, vous pouvez rapidement vous débrouiller seul pour des activités qui demandent peu de mouvement.
Mais pour reprendre véritablement une activité normale, notamment le travail, il faut généralement attendre que les os soient complètement soudés (au bout de 2 à 4 mois environ).
Vous prenez des médicaments contre la douleur ainsi qu’un traitement pour rendre le sang plus fluide ce qui évite qu’un bouchon de sang solidifié (caillot) ne se forme dans les veines de vos jambes (phlébite).
Le système d’évacuation des liquides hors de la zone opérée (drainage) est habituellement enlevé 1 jour après l'opération, et les fils ou agrafes de la peau au bout de 15 jours environ.
Pour un bon fonctionnement de votre genou après l’opération, vous devez faire des exercices de remise en mouvement de votre articulation (rééducation). Ceux-ci commencent après un délai variable selon la méthode utilisée et la durée de consolidation des os.
La rééducation permet aussi si c’est nécessaire d'apprendre à marcher avec des cannes en appuyant par terre avec juste le poids autorisé par le chirurgien.
Vous pouvez rentrer chez vous au bout de quelques de jours d’hôpital si vous une rééducation adaptée auprès d'un kinésithérapeute.
Habituellement vous revoyez votre médecin au bout de 6 semaines, puis 3 mois, etc. Mais cela varie selon les cas. Une surveillance à long terme est utile pour apprécier le bénéfice apporté par l'intervention et pour surveiller l'évolution de l'usure du cartilage (arthrose).
Le chirurgien propose éventuellement d'enlever le matériel de fixation 18 à 24 mois au minimum après l'opération. Ce délai dépend de votre âge, de l'état de vos os et l'évolution de la maladie.
Suites opératoires
Le résultat de l’opération dépend de la qualité du cartilage restant dans le genou. Les zones encore intactes risquent de s’abîmer au fil du temps, surtout si elles sont amenées à travailler plus.
Le bénéfice de l’opération en termes de douleur ne peut véritablement être évalué qu’au bout de quelques mois, une fois que l’os a consolidé et que les muscles et les tendons ont retrouvé force et équilibre. En général les patients sont très satisfaits.
A long terme, la douleur peut réapparaître si le cartilage restant s’use beaucoup. Il est difficile de prévoir la façon dont le genou va évoluer.
Votre chirurgien vous autorise à vous appuyer complètement sur votre jambe dès que l’os est suffisamment solide.
Comme le fonctionnement de l’articulation est modifié, les muscles et les tendons ont quelquefois des difficultés à s’adapter. Il peut être nécessaire d’ajuster votre façon de marcher. La jambe opérée dévie parfois un peu par rapport à l’autre. Tout cela fait partie des inconvénients prévisibles de ce type d’intervention. En général ceux-ci ne sont pas très gênants. Le plus souvent, l'état du genou permet aux patients de retrouver une vie presque normale adaptée à leur âge.
Vous recommencez à travailler dès que l’os a consolidé, généralement au bout de 2 à 4 mois, plus tôt si votre métier demande peu de mouvement. Il faut parfois envisager un aménagement de poste ou une éventuelle reconversion.
Il peut être nécessaire d’adapter votre habitation (attention aux tapis, installation de poignées dans les toilettes, etc.).
Evitez les sports violents et les travaux de force. Il faut économiser votre genou, il a déjà beaucoup souffert ! Ainsi vous profiterez le plus longtemps possible des bénéfices de l’intervention.
Risques
L’équipe médicale qui s’occupe de vous prend toutes les précautions possibles pour limiter les risques, mais des problèmes peuvent toujours arriver. Nous ne listons ici que les plus fréquents ou les plus graves parmi ceux qui sont spécifiques de cette intervention
Les risques pendant l’intervention
Exceptionnellement, les os peuvent casser (fracture). Cela nécessite alors des fixations supplémentaires (vis, plaque, ...), ou même une seconde intervention. Si vos os sont très fragiles, si vous souffrez d'une maladie des os appelée ostéoporose, ou si vous êtes très âgé, le risque de fracture pendant ou après l'opération est en théorie plus élevé. Dans la pratique le chirurgien sait adapter sa technique au type d'os de chaque patient pour limiter ce type de problèmes.
Les muscles, les tendons, les vaisseaux sanguins et les nerfs qui passent à proximité de l'articulation peuvent être blessés accidentellement, surtout en cas de fragilité particulière. Cela peut entraîner des saignements importants (hémorragie), une paralysie ou une perte de sensibilité de certaines parties de la jambe si on ne parvient pas à réparer. Il se peut qu’on ne s’en aperçoive qu’après l’opération. Heureusement, comme chaque geste est réglementé de façon à éviter ces problèmes, ceux-ci restent très rares.
S’il est nécessaire de vous redonner du sang (transfusion), on peut toujours craindre la transmission de certaines maladies (Sida, Hépatite). Rassurez-vous, les produits utilisés subissent de nombreux tests destinés à limiter ce risque.
Les risques après l’intervention
Il est très rare que la zone opérée soit envahie par les microbes (infection). Cela nécessite un traitement médical (antibiotiques) ou chirurgical. Pour limiter ce risque, il ne faut pas être malade (porteur de microbes) avant, pendant et après l’opération.
L’infection entraîne parfois une raideur de l'articulation. Elle peut atteindre l'os et réapparaître régulièrement (infection chronique).
Le risque de formation d’un bouchon de sang solidifié (caillot) dans les veines des jambes (phlébite) ou des poumons (embolie pulmonaire) est important. C’est pourquoi on prend des précautions habituellement très efficaces (traitement pour fluidifier le sang, port de bas spéciaux…). Certaines personnes ont une mauvaise circulation sanguine qui augmente ce risque.
Tant que l’os n’est pas soudé complètement (ce qui dure entre 6 semaines et 4 mois ou plus), la fixation des os risque de se démonter, surtout si vous ne respectez pas les consignes de prudence. Si les matériaux mis en place se déplacent après l’opération, ils peuvent abîmer des vaisseaux sanguins, des nerfs ou un autre élément
autour de l’articulation (muscles, tendons). Ceux-ci peuvent aussi être comprimés par un gonflement trop important du genou.
Quand certaines zones d'os ne sont pas bien alimentées en sang, elles peuvent mourir (nécrose).
L’os coupé peut mettre plus longtemps que prévu pour se ressouder, ou, pire, ne pas y parvenir (pseudarthrose). Le genou reste alors douloureux et les fixations mises en place peuvent casser. Une nouvelle intervention est parfois nécessaire pour placer un morceau d’os frais entre les os coupés pour accélérer la soudure (greffe). Ceci est d’autant plus fréquent que le patient opéré est fumeur.
L’axe de la jambe est toujours modifié, et celle-ci peut être légèrement allongée ou raccourcie, ce qui fait parfois boiter un peu. Ces inconvénients sont liés au principe même de l’opération.
Le genou peut rester longtemps raide.
Comme l’opération conserve l’articulation d’origine, qui est abîmée, il se peut que la douleur ne disparaisse pas complètement.
En principe, l’ostéotomie permet de limiter la douleur et les difficultés de mouvement pendant quelques années. Cependant, après un délai variable selon les patients le cartilage restant s’use et les problèmes risquent de réapparaître. Il faut alors remplacer l’articulation par du matériel artificiel (prothèse). Si ce délai est souvent d’environ 10 ans, il peut être beaucoup plus long ou plus court. Votre chirurgien peut
tenter de vous en donner une estimation.
La plupart de ces complications peuvent nécessiter des gestes complémentaires ou une nouvelle opération. Rassurez-vous, votre chirurgien les connaît bien et met tout en œuvre pour les éviter. En fonction de votre état de santé vous êtes plus ou moins exposé à l’un ou l’autre de ces risques.